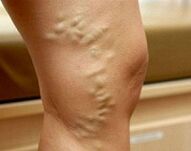
Venų varikozė nėštumo metuyra venų indų ektazija, atsiradusi nėštumo laikotarpiu ir su ja patogenetiškai susijusi. Tai pasireiškia sunkumu, parestezija, apatinių galūnių ir išorinių lytinių organų skausmu, patinimu, raumenų trūkčiojimu, trofiniais odos pažeidimais. Jis diagnozuojamas atliekant tyrimą, ultragarso angioskanavimo metodus. Nėštumo metu gydymas paprastai apsiriboja kompresine terapija, koreguojant miegą ir poilsį, fizinę veiklą ir mitybą. Galbūt skiriami flebotonikai, fleboprotektoriai, antikoaguliantai, antiagregantai. Chirurginiai gydymo būdai paprastai naudojami po gimdymo.
Bendroji informacija
Venų varikozė (venų varikozė) yra viena iš dažniausiai pasitaikančių kraujagyslių ligų, susijusių su nėštumo periodu. Tyrimų duomenimis, iki 15-20% žmonių kenčia nuo venų patologijos, tuo tarpu 2/3 jų yra moterys, o 60-80% venų ektazijos atvejų atsirado dėl nėštumo. Paprastai liga pirmą kartą diagnozuojama jauniems pacientams, iš kurių 75% yra jaunesni nei 30 metų. Daugiau nei dviem trečdaliais atvejų venų varikozės klinika prasideda po 20-os pirmojo nėštumo savaitės. Laiku diagnozuota varikozė yra susijusi su didele fetoplacentinio nepakankamumo tikimybe ir mirtinų tromboembolinių komplikacijų rizika, jei nėra tinkamo gydymo.
Priežastys
Atsižvelgiant į statistinius duomenis apie varikozinių venų dažnį nėštumo metu, dauguma akušerijos ir ginekologijos specialistų šią ligą laiko nėštumo komplikacija. 91% pacientų kraujagyslių ektaziją sukeliantis polinkis yra genetiškai nustatytas vidurinės venos apvalkalo gedimas, kai sumažėja kolageno medžiagos kiekis ir padidėja polisacharidų kiekis. Moterų, sergančių konstituciškai polinkiu, nėštumo metu išsiplėtusių venų išsivystymą palengvina:
- Padidėjęs cirkuliuojančio kraujo tūris. Nėščių moterų BCC padidėjimas svyruoja nuo 30-50% (nešiojant 1 vaiką) iki 45-70% (jei gimdoje yra 2 ar daugiau vaisių). Šis kompensacinis mechanizmas leidžia užtikrinti pakankamą vaiko aprūpinimą krauju, gyvybiškai svarbius moters organus ir fetoplacentinę sistemą.
- Hormoniniai pokyčiai nėštumo metu. Nėštumo metu kiaušidės ir placenta intensyviai išskiria progesteroną ir relaksiną. Veikiant šiems hormonams, venų lygiosios raumenų skaidulos atsipalaiduoja, įvyksta jungiamojo audinio struktūrinė rekonstrukcija. Dėl to kraujagyslių sienelė blogiau susidoroja su padidėjusiu intraveniniu slėgiu.
- Nėščios gimdos kraujagyslių suspaudimas. Auganti gimda suspaudžia apatinę tuščiąją tuščiąją veną ir klubines venas. Sutrinka kraujo nutekėjimas iš dubens ir apatinių galūnių, padidėja intravaskulinis slėgis, kuris išprovokuoja venų sienelių tempimą. Šio veiksnio įtaka vaidina pagrindinį vaidmenį formuojant varikozę po 25 nėštumo savaitės.
- Hemostazės sistemos pokyčiai. Artėjant gimdymui, sumažėja kraujo fibrinolitinis aktyvumas, padidėja krešėjimo faktorių skaičius. Šis prisitaikymo mechanizmas skirtas sumažinti fiziologinio kraujo netekimo apimtį darbo metu. Tai padidina patologiškai pakitusių venų trombozės tikimybę.
Papildomas etiofaktorius, prisidedantis prie nėščių moterų varikozės atsiradimo, yra fizinio aktyvumo sumažėjimas. Nepakankamai dirbant griaučių raumenims, padidėja kraujo sąstingis kojose ir dubenyje. Padėtis pablogėja esant antsvoriui, kai paciento kraujagyslių lovoje dar labiau padidėja cirkuliuojančio kraujo tūris.
Patogenezė
Nėštumo metu išsiplėtusių venų išsivystymo pradinis taškas yra veninio tinklo vožtuvų aparato kompensacinių galimybių sutrikimas. Dėl padidėjusio BCC ir mechaninio obstrukcijos ištekėjimui iš apatinių galūnių, kai suspaustos pagrindinės venos, kraujas daro didesnį spaudimą kraujagyslių sienelėje. Genetiškai paveldimą jungiamojo audinio pluošto nepakankamumą sustiprina kraujagyslių lygiųjų raumenų atsipalaidavimas veikiant progesteronui. Dėl to išsiplečia venos spindis, vožtuvai nustoja užsidaryti, kraujas nusėda apatinių galūnių kraujagyslių sistemoje. Ligai progresuojant, patologinis procesas gali išplisti į vulvos žiedo, makšties ir mažojo dubens indus.
klasifikacija
Pagrindiniai venų varikozės formų susisteminimo kriterijai yra anatominis venų sąstovio paplitimas ir ligos sunkumas. Šis metodas leidžia diferencijuotai pasirinkti gydymo schemas skirtingiems sutrikimo variantams. Atsižvelgiant į įvairių organų dalyvavimą procese, išskiriamos apatinių galūnių varikozės, vulvos varikozės, dubens organų varikozės. Pagal klinikinių simptomų sunkumą išskiriami šie apatinių galūnių veninių indų išsiplėtimo etapai:
- Kompensuojamos varikozės venų išsiplėtimas. Išorinių kraujagyslių ektazijos požymių nėra, nėščioji dienos pabaigoje pastebi kojų nuovargį, diskomfortą blauzdos raumenyse mankštos metu ir greitą ėjimą.
- Subkompensuotos varikozės venos. Ant odos atsiranda kraujagyslių raštas („žvaigždės“). Vakare kojos tinsta, naktį būna mėšlungis, tirpimas, skausmas. Mėlynės ir įbrėžimai gyja ilgiau nei įprastai.
- Dekompensuota varikozė venose. Pacientas nuolat jaudinasi dėl kojų skausmo, patinimas didėja. Venos yra žymiai išsiplėtusios, mazgingos. Oda yra hiperpigmentuota. Yra egzemos ir trofinių sutrikimų požymių.
Nėščioms moterims esant dubens varikozei, liga taip pat vystosi etapais. Pirmajame etape paveiktų indų skersmuo bet kuriame veniniame dubens rezginyje neviršija 5, 0 mm. Antruoju atveju gimda ar kiaušidės dalyvauja procese, indų spindis yra 6, 0-10, 0 mm. Trečiajam būdinga didesnių nei 10 mm venų ektazija, kurioje dalyvauja visi dubens venų rezginiai.
Varikozinių venų simptomai
80–82% pacientų liga pasireiškia jaučiant sunkumo, įtampos jausmą, „dūzgiant“ kojose, didėjant vakare ir fizinio krūvio metu. Varikozinių venų simptomatologija didėja palaipsniui. Ligai progresuojant, kai kuriose raumenų vietose atsiranda skausmas, kuris pirmiausia išsivysto ilgai stovint, atliekant fizinį darbą. Sunkiausiais atvejais skausmas tampa pastovus, o jo intensyvumas gali būti toks ryškus, kad nėščia moteris patiria sunkumų savarankiškai judėti. Iki 60% pacientų pastebi blauzdos raumenų mėšlungį, iki 40-50% - jautrumo praradimą, kojų tirpimą, iki 30% - niežėjimą.
Subkompensuotoje venų varikozės stadijoje atsiranda išoriniai paviršinių venų išsiplėtimo požymiai. Pirma, ant odos susidaro tinklinių indų ir telangiektazijų („tinklelio“ ir „žvaigždžių“) plotai. Vėliau venų modelis tampa aiškus. Gyslos laikui bėgant atrodo išsiplėtusios, susikaupusios ir mazginės. Ektazijos proceso išplitimą į giliuosius indus liudija edemos atsiradimas kulkšnies sąnariuose ir blauzdose. Dekompensuojant varikozę, kojų oda atrodo hiperpigmentuota, išsivysto egzema. Jei patologija atsirado ilgai prieš nėštumą, galima poodinio riebalinio audinio distrofija, trofinės opos.
4% pacientų liga pažeidžia vulvos, makšties ir mažojo dubens venas. Esant vulvos ir makšties varikozei, išorinių lytinių organų srityje pastebimas diskomfortas, išsiplėtimas, sunkumas, niežėjimas. Gali būti tarpvietės ir lytinių lūpų patinimas, kontaktinis kraujavimas iš makšties po sekso. Dubens gausos sindromas pasireiškia tempiant ar skaudant pilvo apačios skausmus, kurie sklinda į apatinę nugaros dalį, kryžkaulį, kirkšnį ir išorinius lytinius organus. Būdinga dispareunija (skausmas lytinio akto metu). Sunkiais atvejais nustatomi dizurijos sutrikimai.
Komplikacijos
Jei nėra tinkamo gydymo, nėščių moterų venų varikozę gali komplikuoti išsivysčiusios trofinės opos, erysipelės, tromboflebitas, paviršinių ir giliųjų venų trombozė, plaučių arterijos ir kitų didžiųjų kraujagyslių tromboembolija gimdymo metu. 40–45% atvejų placentos nepakankamumas pasireiškia su ūmine ir lėtine vaisiaus hipoksija. 25% pacientų pastebimi darbo sutrikimai (darbo jėgos silpnumas, miometriumo susitraukimo aktyvumo sutrikimas). Esant makšties varikozei, galimas didžiulis trauminis pogimdyminio laikotarpio eiga. Beveik trečdalis dirbančių moterų turi placentos atskyrimo ir placentos išsiskyrimo defektų. Nėštumo metu atsirandančios venų varikozės ilgalaikės pasekmės yra hemorojus, neįgalus lėtinis venų nepakankamumas ir dubens skausmas.
diagnostika
Pasirodžius būdingiems odos požymiams, nėštumo metu varikozės diagnozė paprastai nesukelia jokių sunkumų. Diagnostikos etapo uždaviniai yra nustatyti veninės ektazijos stadiją ir lokalizaciją, išskirti kitas priežastis, galinčias sukelti apatinių galūnių kraujagyslių sąstingį. Labiausiai informatyvūs tyrimo metodai yra šie:
- Kėdės tikrinimas. Tyrimas atskleidžia būdingus venų kraujagyslių pokyčius vulvos srityje ir ant vidinių šlaunų - ektaziją, vingiuotumą, mazgeliškumą. Galimas lytinių lūpų ir tarpvietės patinimas. Žvelgiant į veidrodžius, makšties gleivinė atrodo hipertrofuota, cianotiška. Makšties skliautai su bimanualiniu palpacija yra išlyginti, dažnai skausmingi.
- Venų sistemos USDG. Skenuojant ultragarsu, įvertinama indų forma ir skersmuo, jų ilgis, anatominė padėtis ir sienos būklė. Metodas leidžia nustatyti išsišakojimo zonas, vožtuvų aparato konsistenciją, venų praeinamumą, refliukso buvimą ir kryptį. Galima nuskaityti tiek apatinių galūnių indus, tiek apatinę tuščiąją veną (IVC ultragarsas).
- Dvipusis kojų kraujagyslių nuskaitymas. Neinvazinio metodo, apjungiančio tradicinius ultragarso ir Doplerio tyrimus, pranašumas yra ne tik išsamios informacijos apie kraujo tėkmės parametrus gavimas, bet ir venų tinklo vizualizavimas. Dvipusis angioskanavimas naudojamas išsamiam paviršinių, perforuojančių ir gilių indų būklės įvertinimui.
Radiodiagnostikos metodai (varikografija, selektyvi kiaušidžiųografija, galūnių kylanti flebografija, dubens flebografija, KT venografija, fleboscintigrafija ir kt. ) nėštumo metu naudojami ribotai dėl galimo neigiamo poveikio vaisiui. Sunkiais atvejais, įtariant dubens varikozę, diagnostinė laparoskopija atliekama atsargiai. Diferencinė kojų varikozės diagnozė atliekama su nėščių moterų lašeliais, širdies nepakankamumu, limfedema, ūmine venų sistemos tromboze. Mažojo dubens varikozė turi būti diferencijuota nuo lytinių organų endometriozės, lėtinės dubens organų uždegiminės patologijos, pogleivinės ir subserozinės gimdos myomos, cistų ir kitų kiaušidžių navikų. Be akušerio-ginekologo stebėjimo, pacientui rekomenduojama kreiptis į flebologą, kardiologą ir onkologą.
Varikozinių venų gydymas nėštumo metu
Pagrindiniai nėščių moterų venų varikozės gydymo tikslai yra sustabdyti sutrikimo progresavimą, sušvelninti klinikinio vaizdo sunkumą ir užkirsti kelią galimoms tromboembolinėms komplikacijoms. Nefarmakologiniai metodai laikomi geresniais, jei reikia, kartu su farmakoterapija saugiais nėštumo etapais:
- Kompresinė terapija. Moteriai, turinčiai patvirtintą varikozės diagnozę, rekomenduojama visą nėštumą ją dėvėti kiekvieną dieną, gimdymo metu ir pogimdyviniu laikotarpiu naudoti elastines tvarsčius, specialias kompresines pėdkelnes ar 1-2 kompresijos klasės kojines. Kompresinis gydymas mechaniškai sumažinant paviršinių venų skersmenį pagreitina kraujo tekėjimą, sumažina patinimą ir spūstis.
- Žolelių flebotonika ir fleboprotektoriai. Šios grupės vaistų vartojimo poveikis yra susijęs su venų sienelės tonuso padidėjimu, jos pralaidumo sumažėjimu, mikrocirkuliacijos pagerėjimu, reologinėmis kraujo ir limfos nutekėjimo savybėmis. Daugumos bioflavonoidų privalumas yra tas, kad juos galima vartoti nėštumo ir žindymo laikotarpiu. Flebotoniniai vaistai skiriami tiek tablečių pavidalu, tiek išoriškai.
- Antikoaguliantai ir antitrombocitiniai vaistai. Esant požymių, rodančių polinkį į padidėjusį krešėjimą ir DIC išsivystymo grėsmę, antitrombozinio aktyvumo vaistai vartojami atsargiai. Siekiant pagerinti kraujo reologiją ir kraujagyslių mikrocirkuliaciją, parodyta farmacinių agentų, kurie užkerta kelią trombocitų agregacijai ir turi angioprotekcinį poveikį.
Nėščioms venų varikoze rekomenduojami specialūs fizioterapijos pratimų, limfodrenažinio masažo, dozuoto ėjimo, kasdien kylančio kontrastinio dušo kompleksai. Dietos koregavimas apima maisto produktų, kuriuose yra daug skaidulų ir augalinių riebalų, naudojimą. Injekcinė skleroterapija, miniflebektomija, kryžtektomija, endovazalinė lazerinė koaguliacija ir kiti chirurginiai gydymo metodai yra naudojami išskirtiniais atvejais, esant sunkioms ligos formoms, stipriam skausmo sindromui ir esant komplikacijoms. Dažniausiai chirurginė korekcija atliekama pasibaigus laktacijos laikotarpiui.
Pristatymo taktika
Pageidaujamas gimdymo būdas išsiplėtusioms venoms yra natūralus gimdymas, kurio pradžioje apatinės gimdančios moters galūnės uždedamos elastiniais tvarsčiais arba kompresiniais drabužiais. Pacientams, sergantiems vulvos ir makšties varikoze, reikia ypač atsargiai palaikyti ilgalaikį laikotarpį, atliekant apsauginę perineotomiją, atsižvelgiant į indikacijas. Kai plyšta ektazizuotos venos, pažeisti indai kruopščiai perrišami pakartotiniu mazgų konglomerato susiuvimu. Cezario pjūvis rekomenduojamas pacientams, kuriems yra didelė tromboembolinių komplikacijų ir sunkių vulvos išsiplėtusių venų rizika.
Prognozė ir prevencija
Laiku nustačius ir tinkamai gydant, prognozė yra palanki. Profilaktiškai rekomenduojama pakankamai miegoti naktį ir periodiškai ilsėtis visą dieną gulint ant kojų, ant kojų padėjus tvirtą paviršių 30 ° kampu. Nėščios moterys, turinčios apsunkinto paveldėjimo, turėtų atsisakyti avėti batus, kurių kulnas didesnis nei 5 cm, riboti sėdėjimo ar stovėjimo trukmę ir kontroliuoti svorio augimą.
Siekiant išvengti venų varikozės, veiksmingas kasdienis vaikščiojimas, druskos suvartojimo mažinimas, vitaminų preparatų vartojimas, stiprinantis kraujagyslių sieneles. Pacientams, sergantiems varikoze, kurie planuoja nėštumą, atsižvelgiant į indikacijas, atliekamos chirurginės intervencijos, siekiant ištaisyti ligą.











































